最近、いやに気持ちの悪い事件が続くような気がします。
それと強盗事件の多さ
いやになります。
前にマスクをした人と会ってもその人と会ったという印象が希薄
と言うお話をしました。
最近(令和5年6月2日現在)さすがにマスクをしていない人が増えてきて
町の印象が変わり始めたと思っています。
マスクの花盛りのころは
なんか同じような人が
金太郎飴の行列のように歩いていたように思います。
学校生活でも入学以来一度も同級生の素顔を見ることなく
卒業した子もいるそうで、その子たちの心の発達は大丈夫なんたろうか
と心配になってしまいます。
過日保育園のフッ素洗口の指導縦会いに行ってきました。
感じたのは毎年行っていたのですが今年はいやにうるさい
ということでした。
良く全体を見てみると子供たちがマスクをしていない
また、昨年まではマスクをしてみな同じ方向を向いて座ってたものが
今年はマスクを着用しておらずまた席も班ごとにグループになり
机を寄せて円卓状に座っていました。
つまり話がしやすい状態だったということです。
きょねかまでが静かに感じたのは
いい子だったからではなく
マスク着用をして同じ方向を向いて座り
話すことを禁じられていたからでした。
環境が許せば子供と言うのはしゃべるもので
この賑やかにおしゃべりをするということが
じつはお口の健康な発達に欠かせない要因なのです。
しゃべることによってお口は活発に動き
それに伴って舌が活発に動きます。
発音には舌の動きが不可欠だからです。
舌は発音をするときに必ず上顎を刺激します。
強度は強くありませんが一日に数千数万と繰り返される
この刺激が上顎の成長を促すのです。
上顎は4歳ですでに70%成長が進んでいると言われています。
その成長を促進しているのが
話す、しゃべる
と言う行為なのです。
上顎の成長がなぜ大切か
というと人間の顔面の成長は
まず上顎がスタートを切ります。
下顎は徐々に成長していますが
主に成長期、スパートと言って思春期に急激に
身長が伸びる時に成長します。
その成長のガイドとなるのが上顎骨です。
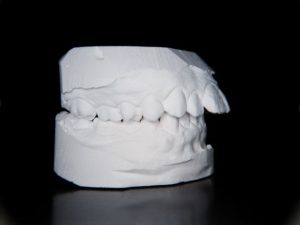
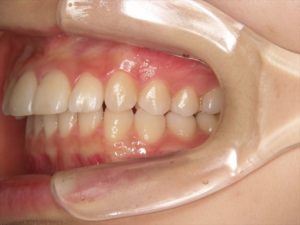
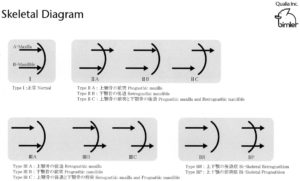
但し正しく成長できるためにはそもそものかみ合わせ
特に第一大臼歯と前歯がいい位置にあることが不可欠です。
第一大臼歯はすべての起点となっていますが
前歯は最初深いかみ合わせだったものが
成長に伴い徐々に浅くなっていき
最終的に正しい深さのかみ合わせになります。
この時下顎の前歯は上顎の前歯の裏側をすべるように移動していきます。
つまり、正しく下顎が成長するためには
第一大臼歯と前歯が正しい位置に存在していることが
必須条件となるわけです。
歯並びの悪い子供の観察される特徴の一つに
一人っ子であるとか
大変おとなしいいい子
と言うのがあります。
つまりあまり話さない子ということです。
指導行った少し後に
今度は同じ保育園の歯科検診に行ったのですが
これは統計データーではなく私個人の印象ですが
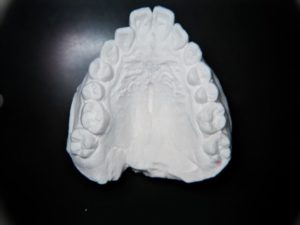
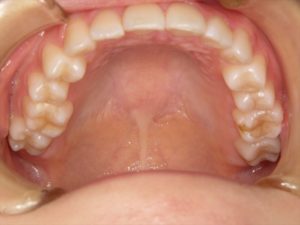
狭窄歯列の子
つまり歯列の幅が狭いのではないか
または完全に狭い
と言う子が多いという印象だったのです。
そもそもこの文章を書き始めたきっかけが
この現象を説明するなら何だろう
と考察したのがきっかけでした。
保育園の先生は最近の子は固いものを咬まなくなった
と言っていましたが
固いものを咬まなくなったのは去年一年の話ではありません。
フッ素洗口をやるのは5歳児ですから
3~5歳にいたるほぼ3年間マスクと黙食生活だったということです。
この間は幼児期から小児期に至る
小成長期とも言える大事な時期でもあります。
歯列が狭いと感じたのは当然4,5歳の子供ですから
判断するとすれば黙っているということが正常な発育に悪影響を及ぼす
と言うことだと思います。
冒頭の話に戻りますが強盗事件や窃盗事件が多くなった
とお話ししましたが
一つには顔が隠れているという匿名性が
社会的認知を得ていることと関連があるのではないでしょうか?
コロナ前はマスクなどで顔を隠して歩いていれば
それだけで怪しい人と思われて警戒されましたが
今ではマスクで顔を隠しているのは当たり前。
マスクをしていればその人であるということが分かりにくい
みんな同じ顔に見える
しかも特徴的に実行犯には若い子が多い
この人たちはマスク世代の人たちですね。
SNSで酷い誹謗中傷が起こるのは匿名だからと言われています。
つまり彼らは匿名世代と言えるとも考えられるのではないでしょうか。
マスクをして顔が隠れていれば
犯罪を起こしているのは自分とは違った人格であると言う
認識になるのではないかと推測でき
匿名であることが凶悪犯罪への敷居を低くしてしまっているのではないでしょうか。
冒頭保育園の検診での口腔の成長への悪影響と思われる事例についてお話ししました。
もしかしたら社会全体にはさらに深刻な悪影響を及ぼしているのかもしれない
という推測の話です。
コロナが収束してきたように見えたら今度はウクライナ戦争の影響の超物価高
一日も早く健康で平和な世の中が戻ることを願ってやみません。